La sindrome coronarica acuta è un complesso di sintomi clinici causato da un'improvvisa riduzione del flusso sanguigno nelle arterie coronarie che è responsabile del rifornimento di ossigeno e sostanze nutritive al cuore. Di conseguenza, l'ischemia all'interno del muscolo cardiaco può portare alla sua necrosi, cioè un infarto. Quali sono le cause e i sintomi dell'ACS?
Sommario
- Sindrome coronarica acuta - sintomi
- Sindrome coronarica acuta - diagnosi
- Sindrome coronarica acuta - trattamento
- Sindrome coronarica acuta - pronto soccorso
- Complicazioni delle sindromi coronariche acute
- Sindrome coronarica acuta - prognosi e riabilitazione
Le sindromi coronariche acute (ACS) sono una delle manifestazioni della cardiopatia ischemica ampiamente compresa associata a cambiamenti patologici nelle arterie del cuore, ad es. coronaropatia. Oltre alla malattia coronarica acuta, possiamo anche distinguere sindromi coronariche stabili. Come suggerisce il nome, questa divisione è dovuta principalmente alle diverse dinamiche del percorso. Più del 98% della causa alla base della malattia coronarica è l'aterosclerosi.
L'aterosclerosi è una malattia infiammatoria cronica delle arterie che porta alla formazione del cosiddetto placche aterosclerotiche all'interno delle loro pareti. La placca matura è costituita da una copertura composta da cellule muscolari e collagene e da un nucleo lipidico. Portano a un restringimento del lume delle arterie.
L'aterosclerosi all'interno delle arterie coronarie può limitare il flusso sanguigno, che negli stati di maggiore richiesta di ossigeno del muscolo cardiaco, ad esempio durante l'esercizio, può portare a ischemia manifestata da dolore toracico.
Il meccanismo descritto è la causa dell'angina stabile (o angina pectoris), che è una sindrome coronarica stabile.
L'ACS, a sua volta, è più spesso causata dalla rottura della placca aterosclerotica e dall'improvvisa ostruzione dell'arteria coronaria. La limitazione del flusso può essere causata da un materiale embolico derivante da una frattura della placca o da una trombosi che si forma sulla base della frattura.
Le cause delle sindromi acute sono più spesso le cosiddette placche instabili. Possono essere piccoli e non causare i sintomi dell'angina stabile, ma hanno una copertura sottile e un nucleo relativamente grande, che li rende più inclini alla rottura.
La trombosi che si sviluppa nell'arteria non deve in ogni caso chiudere completamente il suo lume. Gli effetti dipendono anche in gran parte dalla sua posizione nella circolazione coronarica. Ciò rende le persone colpite da un tale evento un gruppo eterogeneo di pazienti e le sindromi coronariche acute possono essere suddivise in:
- angina instabile (UA): il danno alla placca causa un flusso alterato nell'arteria coronaria, ma non è completamente chiuso
- infarto miocardico senza sopraslivellamento del tratto ST - NSTEMI - può essere una conseguenza di UA, ma in questo caso le cellule del miocardio sono già danneggiate a causa dell'ischemia;
- infarto miocardico con elevazione del tratto ST - STEMI - un trombo su una placca rotta di solito chiude completamente il lume dell'arteria, portando alla necrosi miocardica
La sindrome coronarica acuta può verificarsi sia in una persona con problemi coronarici preesistenti o costituire la prima manifestazione di cardiopatia ischemica, che richiede un trattamento cronico.
Le cause rare e non aterosclerotiche di infarto miocardico sono qualsiasi condizione che può sconvolgere l'equilibrio tra il bisogno di ossigeno del cuore e limitare altrimenti il flusso nelle arterie coronarie. Questi includono:
- difetti cardiaci (stenosi o rigurgito aortico)
- avvelenamento da monossido di carbonio
- sepsi
- anemia profonda
- crisi ipertensiva
- ipotensione prolungata
- crisi tiroidea
- Aritmia cardiaca
- blocco
- uso di cocaina e molti altri.
Sindrome coronarica acuta - sintomi
Il sintomo principale e più comune è il dolore al petto. Di solito è schiacciante, spremente, anche se a volte può essere spinoso.
Il dolore si trova tipicamente dietro lo sterno e può irradiarsi caratteristico, il più delle volte alla mascella inferiore, alla spalla sinistra e alla parte superiore del braccio. Appare all'improvviso e dura generalmente più di 20 minuti. La somministrazione sublinguale di nitroglicerina non allevia i sintomi.
Queste caratteristiche distinguono il dolore da infarto dal dolore da angina stabile.
Contrariamente a un attacco di cuore, il dolore è causato da uno sforzo fisico (o da un forte stress) e dura fino a diversi minuti - si attenua a riposo o dopo la somministrazione di nitroglicerina.
La pratica clinica mostra chiaramente che i sintomi della sindrome coronarica acuta non devono sempre contribuire a un quadro così suggestivo e ovvio.
Ad esempio, nei pazienti anziani o diabetici, il dolore può essere meno grave o del tutto assente. I sintomi che accompagnano un attacco di cuore possono includere:
- debolezza, pelle pallida e aumento della sudorazione
- palpitazioni (causate da tachicardia sinusale o aritmie ischemiche)
- mancanza di respiro (può essere l'unico sintomo di SCA, che costituisce la cosiddetta "maschera" del dolore; può derivare da una ridotta funzionalità del ventricolo sinistro e da edema polmonare dovuto a un infarto esteso; può essere accompagnata da una secrezione schiumosa, color sangue)
- dolore nella parte superiore dell'addome, nausea e vomito (può verificarsi soprattutto in caso di infarto della parete inferiore del cuore)
- grave paura e ansia
Sindrome coronarica acuta - diagnosi
La diagnosi di ACS è determinata principalmente dai sintomi riportati dal paziente, ma vengono eseguiti ulteriori test per verificare il sospetto.
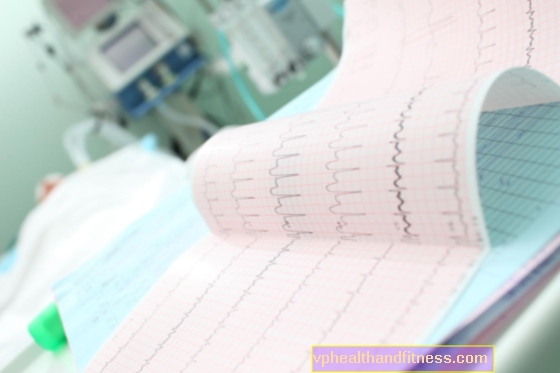
Il fattore chiave qui è un test elettrocardiografico o ECG. Viene eseguito di routine da un team medico di emergenza chiamato.
Una caratteristica caratteristica dell '"ECG infartuale" è il cosiddetto Onda di Parde, cioè elevazione del tratto ST (da cui il termine infarto STEMI). Questa immagine è diversa da quella osservata nell'infarto UA o NSTEMI.
Interpretare la registrazione dell'ECG, tuttavia, non è sempre così semplice. Il record durante l'infarto può subire cambiamenti specifici nel tempo - l'infarto si evolve, quindi i cambiamenti catturati possono essere meno caratteristici. Ciò spesso richiede la ripetizione del test a intervalli.
Vale la pena notare che in un gran numero di casi di angina instabile e infarto NSTEMI, la registrazione dell'ECG a riposo può essere corretta.
Un esame aggiuntivo può anche essere un test di imaging come l'ecografia del cuore, cioè l'ECO del cuore. Può visualizzare disturbi della contrazione miocardica causati da ischemia e necrosi.
Un test molto importante eseguito in caso di sindromi coronariche acute è la determinazione in laboratorio delle troponine cardiache. Le troponine sono proteine presenti nelle cellule del muscolo cardiaco che svolgono un ruolo essenziale nella sua contrazione.
La necrosi causata dall'ischemia provoca un aumento significativo dei livelli ematici. È la presenza di troponine "positive" - marker di necrosi miocardica che ci permette di definire la sindrome coronarica acuta come un attacco di cuore (nell'angina instabile, le troponine cardiache sono al di sotto del limite inferiore del normale).
La loro concentrazione non inizia ad aumentare fino a circa 3 ore dopo la chiusura dell'arteria. Quindi, è importante fare due o più determinazioni che possono mostrare le dinamiche di crescita caratteristiche.
Sindrome coronarica acuta - trattamento
Il cardine del trattamento dell'ACS è attualmente l'angiografia coronarica e PCI (PCI). intervento coronarico percutaneo), ovvero intervento coronarico percutaneo. L'angiografia coronarica (o angiografia coronarica) è un metodo invasivo di imaging delle arterie coronarie.
Consiste nell'inserimento di speciali cateteri alle arterie coronarie attraverso le arterie femorali o radiali. L'osservazione a raggi X del cuore consente un'immagine dinamica della circolazione coronarica, che consente la posizione di stenosi e ostruzioni. PCI prevede diverse procedure:
- angioplastica coronarica percutanea (PTCA) con o senza impianto di stent
- e attualmente utilizzato meno frequentemente in indicazioni specifiche: aterectomia da taglio, rototrasformazione e brachiterapia intravascolare.
La PTCA consiste nel ripristinare il restringimento risultante dell'arteria con un palloncino percutaneo e nella fase successiva del posizionamento dello stent - una speciale bobina con struttura a rete, che viene utilizzata per aumentare e mantenere la pervietà dell'arteria coronaria.
Sempre più spesso, lo stenting viene eseguito direttamente, senza un precedente allargamento. Attualmente, lo stenting è il metodo più comune ed efficace di PCI nelle sindromi coronariche acute e nell'angina stabile.
Qualsiasi paziente con diagnosi di sindrome coronarica acuta con sopraslivellamento del tratto ST (STEMI) in base ai sintomi e all'ECG deve essere trasportato all'unità di cardiologia invasiva il prima possibile per PCI primaria di emergenza. La situazione è diversa nei pazienti con angina instabile (UA) e ACS NSTEMI.
La strategia di trattamento e l'urgenza della procedura dipendono, tra l'altro:
- le condizioni del paziente
- dinamica dei cambiamenti della troponina
- ECG
- immagine del cuore in ECHO, ecc.
Un'alternativa agli interventi coronarici percutanei nello STEMI (esclusivamente) è la terapia fibrinolitica, che consiste nella somministrazione endovenosa di farmaci atti a "sciogliere" il coagulo formatosi sulla placca aterosclerotica rotta.
Questo trattamento, tuttavia, è meno efficace e comporta un rischio maggiore di complicanze, in particolare sanguinamento grave. Tuttavia, a causa della rete ben organizzata di laboratori di emodinamica 24 ore su 24, il trattamento fibrinolitico dell'infarto miocardico è stato spinto al margine in Polonia.
Sindrome coronarica acuta - pronto soccorso
Quando si discute l'argomento delle sindromi coronariche acute, vale la pena dedicare qualche parola ai principi di base della gestione preospedaliera dell'infarto miocardico.
- PIÙ IMPORTANTE: in caso di forte dolore al petto, il paziente (o qualcuno dell'ambiente) dovrebbe chiamare immediatamente un'ambulanza - 112 o 999
- il paziente deve sdraiarsi in posizione semi-seduta (con il busto leggermente sollevato), garantendo il comfort respiratorio - es. sbottonare il colletto della camicia, aprire la finestra
- puoi somministrare un preparato contenente acido acetilsalicilico in una dose di 150-325 mg (preferibilmente sotto forma di una compressa non rivestita; dovresti masticarla)
- in una persona a cui è stata prescritta una preparazione sublinguale di nitroglicerina per il sollievo immediato dei sintomi coronarici in una forma stabile della malattia, può essere somministrata una singola dose, nessun sollievo dal dolore entro 3-5 minuti o la sua intensificazione dovrebbe comportare una chiamata immediata di un'ambulanza, se non fatta prima
AVVERTIMENTO! La tosse indotta e obbligatoria in caso di sospetto infarto è infondata.
AVVERTIMENTO! L'ACS può portare all'arresto cardiaco! La perdita di coscienza e la perdita di respiro obbligano le persone intorno a te a iniziare la RCP (rianimazione cardiopolmonare).
Complicazioni delle sindromi coronariche acute
Le sindromi coronariche acute comportano un rischio di complicanze. Il rischio di complicazioni pericolose per la salute e la vita è causato soprattutto dall'infarto STEMI. I più pericolosi includono
- insufficienza cardiaca acuta sotto forma di edema polmonare o anche shock cardiogeno (si presume che possa verificarsi quando un infarto colpisce> 40% della massa muscolare ventricolare)
- recidiva ischemica / reinfarto
- complicanze meccaniche all'interno del cuore: rottura del muscolo papillare, rottura del setto interventricolare o della parete libera del cuore (queste complicazioni sono rare; la loro frequenza varia dall'1-2%)
- aritmie cardiache, la più pericolosa delle quali è la fibrillazione ventricolare (15-20% dei pazienti con STEMI), che è infatti uno stato di arresto cardiaco improvviso che richiede la RCP. La FV è associata ad alta mortalità e peggiora significativamente la prognosi a lungo termine
- aneurisma cardiaco
Sindrome coronarica acuta - prognosi e riabilitazione
Sopravvivere a una sindrome coronarica acuta è associato a un aumentato rischio di mortalità nel primo periodo post-incidente e peggiora la prognosi a lungo termine. Non c'è dubbio quanto sia importante che la prognosi precoce e tardiva sia prontamente diagnosticata e trattata.
Tuttavia, è importante una corretta gestione dopo un incidente coronarico. Il ruolo del trattamento non farmacologico volto a inibire la progressione dell'aterosclerosi, che è associata alla riduzione del rischio cardiovascolare non può essere sopravvalutato. I suoi presupposti di base sono:
- smettere di fumare (attivo e passivo) - il rischio di un evento coronarico ripetuto diminuisce del 50% un anno dopo aver smesso di fumare!
- perdita di peso
- introdurre una dieta - i pazienti dopo ACS dovrebbero beneficiare di una consulenza dietetica; i principi di base sono: un cambiamento qualitativo del cibo (mangiare più frutta e verdura, pane integrale, pesce, carne magra), aumentare il consumo di grassi mono e polinsaturi a scapito della riduzione dei grassi saturi e trans, consumo limitato di sale da cucina
- aumento dell'attività fisica - è particolarmente consigliato un esercizio aerobico di intensità moderata per 30 minuti, almeno 5 volte a settimana
Dopo un infarto, il paziente viene sottoposto a riabilitazione cardiaca. La sua prima fase si svolge in un ambiente ospedaliero. La seconda fase può avvenire in condizioni stazionarie: un ospedale di riabilitazione, reparti di riabilitazione cardiaca o ambulatoriale, cioè in reparti di assistenza diurna.
Il suo ambito comprende attività multidisciplinari tra cui l'ottimizzazione del trattamento farmacologico, l'educazione del paziente nel campo della gestione non farmacologica e la creazione di programmi di esercizi ottimali e personalizzati.