Gli anticoagulanti, o anticoagulanti, sono un ampio gruppo di farmaci il cui compito principale è rallentare il processo di coagulazione del sangue. È un processo che previene la perdita di sangue con danni ai tessuti e interruzione dei vasi. Verificare quali sono le indicazioni e le controindicazioni all'uso degli anticoagulanti e quali effetti collaterali possono causare. Scopri la varietà di anticoagulanti.
Sommario
- Anticoagulanti (anticoagulanti): indicazioni
- Anticoagulanti (anticoagulanti): controindicazioni
- Meccanismo (cascata) della coagulazione del sangue
- Anticoagulanti (anticoagulanti): tipi
- Antagonisti della vitamina K.
- Farmaci che inibiscono indirettamente l'attività della trombina
- Inibitori orali diretti del fattore Xa
- Farmaci che inibiscono direttamente l'attività della trombina
Gli anticoagulanti (anticoagulanti), il cui compito è inibire la coagulazione del sangue, sono utilizzati principalmente per prevenire e curare il tromboembolismo, complicanze che possono svilupparsi nel corso della fibrillazione atriale, nonché nel trattamento dei disturbi congeniti della coagulazione del sangue.
Anticoagulanti (anticoagulanti): indicazioni
Tra le principali indicazioni per l'uso di farmaci che inibiscono la coagulazione del sangue ci sono:
- profilassi del tromboembolismo venoso (embolia polmonare, trombosi venosa profonda) e delle sue complicanze in pazienti ospedalizzati e immobilizzati a lungo termine (ad es. pazienti anziani, incoscienti in condizioni cliniche gravi, pazienti che indossano un calco in gesso), dopo un intervento chirurgico esteso e a causa del cancro
- prevenzione dell'ictus ischemico e della trombosi nei pazienti con fibrillazione atriale, nonché durante la chirurgia cardiaca, compreso l'impianto di valvole cardiache artificiali
- trombofilia, che è un disturbo congenito del sistema di coagulazione caratterizzato da una maggiore tendenza a formare coaguli. Si verifica in persone con, tra l'altro, un aumento ereditario della concentrazione di fattori e cofattori della coagulazione, iperomocisteinemia, deficit congenito di antitrombina e proteine C e S (che sono anticoagulanti naturali nel corpo umano), nonché una mutazione genetica del fattore di coagulazione del sangue V tipo Leiden
- terapia della sindrome antifosfolipidica (nota anche come sindrome anticardiolipina). La sindrome da antifosfolipidi è una malattia autoimmune di eziologia sconosciuta caratterizzata dalla presenza di anticorpi antifosfolipidi. La malattia è più comune nelle donne che negli uomini. Provoca trombosi vascolari e complicazioni ostetriche sotto forma di aborti ricorrenti e difficoltà nel mantenere la gravidanza.
Anticoagulanti (anticoagulanti): controindicazioni
I farmaci che inibiscono la coagulazione del sangue devono essere assunti sotto stretto controllo medico. Esistono 2 gruppi di controindicazioni, assoluta e relativa, che devono essere prese in considerazione da un medico prima di emettere una prescrizione e iniziare la terapia.
Controindicazioni assolute
- sanguinamento clinicamente significativo attivo
- sanguinamento intracranico fresco
- sanguinamento subaracnoideo spontaneo o traumatico
- diatesi emorragica ereditaria o acquisita
- ipersensibilità al farmaco
Controindicazioni relative
- malattie gastrointestinali associate ad un alto rischio di sanguinamento (soprattutto ulcere peptiche del duodeno e dello stomaco) e sintomi di sanguinamento gastrointestinale
- ipertensione portale sintomatica
- insufficienza epatica avanzata e insufficienza renale
- ipertensione arteriosa scarsamente controllata (> 200 / 110mmHg)
- un tumore al cervello
- condizione immediatamente dopo l'intervento chirurgico al cervello, al midollo spinale e all'organo della vista
- dissezione aortica
- fino a 24 ore dopo l'intervento chirurgico, biopsia d'organo o puntura arteriosa
- puntura lombare diagnostica o terapeutica (entro 24 ore)
- retinopatia diabetica
- pericardite acuta
- Trombocitopenia immune eparina-dipendente (HIT)
- gravidanza (gli inibitori orali della vitamina K sono teratogeni!)
Meccanismo (cascata) della coagulazione del sangue
Il processo di coagulazione del sangue si verifica a seguito dell'attivazione delle piastrine (sotto l'influenza della stimolazione di vari recettori sulla loro superficie), dei fattori plasmatici e dei fattori vascolari.
Esistono due meccanismi di base che avviano il processo di coagulazione del sangue: extravascolare e intravascolare.
Con la partecipazione di più fattori della coagulazione, che prendono parte a una serie di reazioni protelitiche a cascata e si trasformano da una forma inattiva in una proteasi attiva (ad es. Fattore VIII inattivo in fattore VIIIa attivo), la protrombina viene infine convertita in trombina (sotto l'influenza del fattore attivo Xa).
La trombina risultante è un enzima che svolge un ruolo chiave nella coagulazione del sangue. Causa che non solo il fibrinogeno solubile produce fibrina insolubile (cioè fibrina) e forma un coagulo, ma attiva anche molti fattori di coagulazione. L'azione della trombina è inibita dall'anticoagulante endogeno antitrombina.
Anticoagulanti (anticoagulanti): tipi
Esistono molti modi per classificare i farmaci anti-coagulazione. Sono spesso suddivisi in base alla via di somministrazione (preparati orali, endovenosi e sottocutanei), al meccanismo d'azione e allo scopo per cui vengono utilizzati.
Esistono 4 gruppi principali di farmaci che inibiscono la coagulazione del sangue: antagonisti della vitamina K, farmaci che inibiscono indirettamente l'attività della trombina, farmaci che inibiscono direttamente l'attività della trombina e farmaci che inibiscono direttamente l'attività del fattore di coagulazione Xa.
1. Antagonisti della vitamina K.
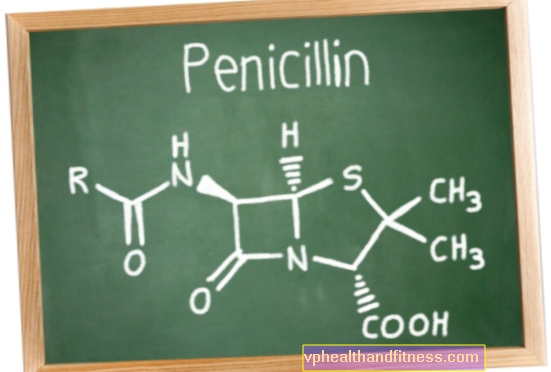
Tra i farmaci appartenenti al gruppo degli antagonisti della vitamina K si distinguono l'acenocumarolo e il warfarin. Vale la pena ricordare che il warfarin è uno degli anticoagulanti più comunemente usati dai pazienti di tutto il mondo.
- antagonisti della vitamina K - meccanismo d'azione
La vitamina K è essenziale per la sintesi dei fattori di coagulazione del sangue nel fegato. Quando vengono utilizzati antagonisti della vitamina K, i fattori di coagulazione del sangue risultanti (fattore II, VII, IX, X e proteine C e S) non sono di pieno valore e non attivano il processo di coagulazione.
- antagonisti della vitamina K - via di somministrazione
Sia l'acenocumarolo che il warfarin sono farmaci somministrati per via orale.
- Antagonisti della vitamina K: le principali differenze tra acenocumarolo e warfarin
Le differenze fondamentali tra acenocumarolo e warfarin sono il tempo dopo il quale i farmaci raggiungono la loro massima concentrazione nel sangue (acenocumarolo 2-3h, warfarin 1.5h) e la loro emivita biologica (acenocumarolo 8-10h, warfarin 36-42h).
- antagonisti della vitamina K - indicazioni per la somministrazione
Gli antagonisti della vitamina K sono farmaci di base utilizzati a scopo profilattico in pazienti con una maggiore predisposizione a sviluppare tromboembolismo, che soffrono di fibrillazione atriale (profilassi dell'embolia arteriosa), con valvole cardiache artificiali impiantate e anche come prevenzione secondaria dell'infarto miocardico.
Tuttavia, nel trattamento del tromboembolismo, ai pazienti viene inizialmente somministrata eparina a causa della rapida insorgenza di azione e gli antagonisti della vitamina K vengono utilizzati solo dopo pochi giorni come continuazione del trattamento.
- antagonisti della vitamina K - monitoraggio dei parametri di coagulazione del sangue
Sono molto importanti frequenti esami di laboratorio del sangue e il monitoraggio dei parametri della coagulazione (precisamente il tempo di protrombina (PT) espresso come INR, cioè il rapporto internazionale normalizzato (INR).
La scelta della giusta dose di farmaco non è un compito semplice e richiede un approccio individuale per ogni paziente.
A seconda della salute e della situazione clinica del paziente, il valore INR raccomandato nella prevenzione e nel trattamento delle malattie trombotiche è 2-3.
Il mantenimento di un valore INR più alto (compreso tra 2,5 e 3,5) è raccomandato nei pazienti con fattori di rischio di trombosi (ad es. Con valvole cardiache artificiali impiantate).
Va anche notato che l'azione del warfarin è modificata da numerosi farmaci e alimenti. È quindi necessario modificare il dosaggio del farmaco, un monitoraggio frequente dei parametri di laboratorio e un attento monitoraggio del tempo di coagulazione del sangue.
Le sostanze che non modificano l'azione del warfarin includono, ma non sono limitate a, paracetamolo, etanolo, benzodiazepine, oppioidi e la maggior parte degli antibiotici.
| FATTORI CHE INFLUENZANO IL TEMPO PROTROMBINA (cioè intensificano l'effetto anticoagulante del warfarin, prolungando così il tempo di coagulazione del sangue e aumentando il rischio di sanguinamento) | FATTORI CHE INFLUENZANO IL TEMPO PROTROMBINALE (cioè riducono l'effetto anticoagulante del warfarin, riducendo così il tempo di coagulazione del sangue) |
| Amiodarone | Barbiturici |
| Diltiazem | Carbamazepina |
| Clofibrare | Colestiramina |
| Metronidazolo | Rifampicina |
| Ciprofloxacina | Ribavirina |
| Eritromicina | Mesalazina |
| Fluconazolo | Diuretici (ad es. Clortalidone, spironolattone) |
| Disulfiram | Vitamina K |
| Fenitoina | Contraccettivi orali |
| Omeprazolo | |
| Steroidi anabolizzanti |
- antagonisti della vitamina K - effetti collaterali
Le complicanze osservate nei pazienti che usano antagonisti della vitamina K includono sanguinamento, reazioni allergiche, disturbi gastrointestinali, necrosi cutanea, necrosi cardiaca ischemica, sindrome dei piedi viola, perdita di capelli e priapismo (cioè erezione del pene dolorosa e prolungata).
Vale la pena ricordare che sia il warfarin che l'acenocumarolo non possono essere assunti da donne in gravidanza in nessuna circostanza, perché mostrano effetti teratogeni. Questi sono farmaci che attraversano la placenta e possono causare sanguinamento nel feto, oltre a gravi difetti alla nascita legati alla struttura delle ossa del bambino!
- antagonisti della vitamina K - overdose
In caso di utilizzo eccessivo del farmaco senza sanguinamento, di solito è sufficiente ridurre la dose del farmaco o interrompere temporaneamente l'assunzione.
Tuttavia, in caso di sanguinamento, non solo l'uso del preparato deve essere interrotto, ma talvolta anche la somministrazione orale o endovenosa di preparati di vitamina K, plasma appena congelato (ricco di fattori di coagulazione del sangue), concentrati del complesso protrombinico o fattore VIIa della coagulazione ricombinante.
2. Farmaci che inibiscono indirettamente l'attività della trombina
Gli anticoagulanti che agiscono inibendo l'attività della trombina includono eparina non frazionata, eparine a basso peso molecolare e fondaparinux.
A) Eparina non frazionata
- Eparina non frazionata - meccanismo d'azione
L'eparina è un farmaco che agisce aumentando l'azione dell'antitrombina (è un inibitore naturale della coagulazione che inattiva la trombina e il fattore Xa della coagulazione). Insieme, formano il complesso eparina-antitrombina, che neutralizza non solo l'effetto procoagulante della trombina, ma anche altri fattori di coagulazione (fattore IXa, Xa, XIa e XIIa).
- Eparina non frazionata - via di somministrazione
L'eparina viene somministrata per via sottocutanea, endovenosa o topica (sotto forma di unguenti, gel e creme). A causa del rischio di ematoma, non deve essere somministrato per via intramuscolare.
- Eparina non frazionata - monitoraggio dei parametri di coagulazione del sangue
L'effetto anticoagulante dell'eparina viene valutato sulla base di esami del sangue di laboratorio, vale a dire il tempo di tromboplastina parziale attivata (APTT).
Il medico seleziona la dose del farmaco individualmente per ciascun paziente e in base alle sue condizioni cliniche. I valori di riferimento APTT nei pazienti che assumono eparina devono essere compresi tra 1,5 e 2,5.
- Eparina non frazionata - indicazioni
Per il suo forte effetto anticoagulante, l'eparina non frazionata viene utilizzata per prevenire la formazione di coaguli di sangue nelle arterie e nelle vene durante la trasfusione di sangue sostitutiva o la plasmaferesi, nella dialisi renale artificiale, nei pazienti sottoposti a interventi coronarici percutanei (PCI). , così come nella fase acuta dell'infarto miocardico.
L'eparina sotto forma di unguenti e creme viene utilizzata per l'applicazione topica in caso di tromboflebite superficiale, nel trattamento delle vene varicose degli arti inferiori e delle lesioni dei tessuti molli.
- Eparina non frazionata - effetti collaterali
Le complicanze osservate nei pazienti che usano eparina non frazionata includono sanguinamento, reazioni allergiche, perdita di capelli (e persino alopecia reversibile), necrosi cutanea e osteoporosi. Uno degli effetti collaterali dell'eparina non frazionata è la trombocitopenia indotta da eparina (HIT), esistono 2 tipi di malattia:
- La HIT di tipo 1 viene diagnosticata in circa il 15% dei pazienti che assumono eparina. Si sviluppa entro i primi 2-4 giorni di utilizzo ed è più spesso associato a una leggera diminuzione dei trombociti nel sangue (meno del 25%). In tal caso, non è necessario interrompere il trattamento anticoagulante con eparina e la conta piastrinica torna spontaneamente alla normalità. Non ci sono sequele cliniche.
- L'HIT di tipo 2 viene diagnosticato in circa il 3% dei pazienti che assumono eparina e di solito si sviluppa dopo 4-10 giorni di utilizzo. La malattia è causata da anticorpi contro il fattore rilasciato dalle piastrine. Gli aggregati piastrinici che si formano vengono rapidamente rimossi dal sangue, portando a una trombocitopenia transitoria. L'HIT di tipo 2, d'altra parte, è associato a un aumentato rischio di trombosi venosa o arteriosa a causa dell'aumentata formazione di trombina. Queste conseguenze si sviluppano nel 30-75% dei pazienti con HIT!
Per questo motivo, tutti i pazienti che assumono eparina devono essere sottoposti a un monitoraggio frequente dei trombociti (piastrine). In caso di HIT, la somministrazione di eparina non frazionata deve essere immediatamente interrotta e devono essere iniziati gli anticoagulanti, il cui meccanismo d'azione è quello di neutralizzare direttamente la trombina.
- Eparina non frazionata - controindicazioni
L'eparina non frazionata non deve essere usata in pazienti con nota trombocitopenia post-eparinica (HIT), ipersensibilità al farmaco, sanguinamento attivo, disturbi della coagulazione del sangue (emofilia, trombocitopenia grave, porpora), ipertensione grave, ematoma intracranico, endocardite infettiva, tubercolosi attiva tratto gastrointestinale a rischio di sanguinamento (soprattutto ulcere peptiche dello stomaco e del duodeno).
L'eparina non frazionata non deve essere somministrata a persone con insufficienza renale o epatica, nonché a donne in gravidanza, a meno che non vi siano chiare indicazioni e le condizioni di salute del paziente lo consentano.
Le persone che assumono eparina e che hanno recentemente subito un intervento chirurgico (specialmente dal sistema nervoso centrale) o la vista, la biopsia d'organo e la puntura lombare dovrebbero essere vigili e dovrebbero essere controllati frequentemente per i tempi di coagulazione.
- Eparina non frazionata - sovradosaggio
In caso di assunzione di una dose troppo alta del farmaco e sanguinamento, l'uso del preparato deve essere interrotto e al paziente deve essere somministrato uno specifico antagonista dell'eparina non frazionato, cioè protamina solfato. Si combina con l'eparina per formare un complesso privo di attività anticoagulante.
B) Eparine a basso peso molecolare
Le eparine a basso peso molecolare sono tra i farmaci anti-coagulazione che agiscono neutralizzando il fattore Xa. Tra questi, ci sono enoxaparina, nadroparina e dalteparina.
- Eparine a basso peso molecolare - meccanismo d'azione
Le eparine a basso peso molecolare mostrano un meccanismo d'azione simile all'eparina non frazionata, cioè si legano alla molecola di antitrombina, ma inibiscono il fattore Xa molto più fortemente e inattivano meno la trombina. Inoltre, le eparine a basso peso molecolare hanno una durata d'azione più lunga rispetto alle eparine a basso peso molecolare.
- Eparine a basso peso molecolare - via di somministrazione
Le eparine a basso peso molecolare vengono somministrate per via sottocutanea.
- Eparine a basso peso molecolare - monitoraggio dei parametri di coagulazione del sangue
In caso di utilizzo di eparine a basso peso molecolare in pazienti con funzione renale normale, non sono necessari il monitoraggio dei parametri di coagulazione del sangue e l'aggiustamento della dose (ad eccezione dei pazienti con insufficienza renale, persone obese con BMI superiore a 35 kg / m² e donne in gravidanza).
- Eparine a basso peso molecolare - effetti collaterali
Le complicanze osservate nei pazienti che usano eparina a basso peso molecolare includono sanguinamento, trombocitopenia e osteoporosi.
- Eparine a basso peso molecolare - controindicazioni
Le eparine a basso peso molecolare devono essere usate con cautela nei pazienti con insufficienza renale nota e nelle persone obese il cui peso corporeo supera i 150 kg, poiché la dose del farmaco è determinata per chilogrammo di peso corporeo del paziente.
- Eparine a basso peso molecolare - sovradosaggio
Vale la pena notare che, a differenza dell'eparina non frazionata, le eparine a basso peso molecolare non sono efficacemente e completamente inattivate dalla protamina.
C) Fondaparinux
- Fondaparinux - meccanismo d'azione
Fondaparinux è un farmaco che mostra un meccanismo d'azione simile alle eparine a basso peso molecolare. Si lega fortemente e specificamente all'antitrombina, il che si traduce in un'efficace inattivazione del fattore Xa.
- Fondaparinux - via di somministrazione
Fondaparinux viene somministrato una volta al giorno mediante iniezione sottocutanea.
- Fondaparinux - indicazioni
Fondaparinux è utilizzato principalmente nella prevenzione della trombosi venosa in soggetti sottoposti a chirurgia ortopedica (ad es. Intervento di sostituzione dell'anca o del ginocchio), nella prevenzione e nel trattamento del tromboembolismo venoso e nel corso dell'infarto del miocardio.
- Fondaparinux - overdose
Purtroppo al momento non esiste alcun agente neutralizzante l'azione del fondaparinux, la protamina solfato non ne inibisce le proprietà anticoagulanti.
3. Inibitori diretti orali del fattore Xa
A) Rivaroxaban
Rivaroxaban è un farmaco relativamente nuovo nel mercato farmaceutico.
- Rivaroxaban - meccanismo d'azione
Il meccanismo d'azione di rivaroxaban si basa sulla neutralizzazione diretta del fattore di coagulazione Xa, la molecola del farmaco si lega al sito attivo del fattore Xa e quindi lo inattiva.
Inibendo l'attività del fattore Xa, prevengono la produzione di trombina, e quindi la formazione di un coagulo sanguigno (è da sottolineare che non inibiscono la trombina già prodotta e attiva). Vale anche la pena notare che è caratterizzato da un rapido inizio e fine dell'azione.
- Rivaroxaban - via di somministrazione
Vale la pena notare che questo è il primo inibitore del fattore Xa somministrato per via orale, il che rende il suo utilizzo molto conveniente per il paziente, ma purtroppo è associato ad un prezzo elevato del farmaco.
- Rivaroxaban - monitoraggio dei parametri di coagulazione del sangue
Quando rivaroxaban viene utilizzato alle dosi raccomandate in pazienti con funzionalità renale normale, non sono necessari il monitoraggio dei parametri di coagulazione del sangue e l'aggiustamento della dose. Nelle persone con diagnosi di insufficienza renale, è necessario un aggiustamento del dosaggio.
- Rivaroxaban - indicazioni
Rivaroxaban è usato nei pazienti per prevenire il tromboembolismo venoso e le sue complicanze pericolose per la vita (specialmente nelle persone sottoposte a chirurgia ortopedica maggiore - sostituzione dell'anca o del ginocchio), così come nelle persone con diagnosi di fibrillazione atriale. In questa situazione riduce il rischio di ictus, embolia polmonare e trombosi venosa profonda.
- Rivaroxaban - effetti collaterali
Gli effetti collaterali di rivaroxaban sono affaticamento, dispnea, pallore cutaneo, nausea e aumento delle transaminasi epatiche. Vale la pena notare che il sanguinamento non è una complicanza comune osservata nei pazienti che assumono rivaroxaban, mentre il rischio che si verifichi aumenta in modo significativo con l'uso simultaneo di altri farmaci, ad esempio farmaci antinfiammatori non steroidei.
- Rivaroxaban - overdose
Sfortunatamente, al momento non è disponibile alcun agente neutralizzante
rivaroxaban e altri inibitori orali del fattore Xa.
B) Apiksaban
Un farmaco simile a rivaroxaban.
4. Farmaci che inibiscono direttamente l'attività della trombina
Gli inibitori diretti della trombina comprendono l'irudina, le irudine ricombinanti (lepirudina e deszirudina) e i suoi analoghi sintetici (bivalirudina e argatroban).
- Farmaci che inibiscono direttamente l'attività della trombina - meccanismo d'azione
L'azione degli inibitori diretti della trombina si basa sul legame al sito attivo della trombina, in modo che formino un complesso (non agiscono attraverso l'antitrombina come l'eparina frazionata o le eparine a basso peso molecolare). La trombina legata perde le sue proprietà anticoagulanti perché non può legarsi al fibrinogeno.
- Farmaci che inibiscono direttamente l'attività della trombina - via di somministrazione
La via di somministrazione degli inibitori diretti della trombina varia a seconda del principio attivo nel farmaco. La lepirudina e la bivalirudina sono usate solo per via parenterale, mentre il dabigatran è usato per via orale.
- Farmaci che inibiscono direttamente l'attività della trombina - monitoraggio dei parametri di coagulazione del sangue
L'effetto anticoagulante dell'irudina e dei suoi analoghi viene valutato sulla base dei risultati degli esami del sangue di laboratorio, vale a dire il tempo di tromboplastina parziale attivata (APTT). Il medico seleziona la dose del farmaco individualmente per ciascun paziente e in base alle sue condizioni cliniche. Vale la pena ricordare che dabigatran non richiede il monitoraggio dei parametri di coagulazione del sangue, quindi il suo utilizzo è comodo e confortevole per i pazienti.
- Farmaci che inibiscono direttamente l'attività della trombina - indicazioni
Gli inibitori diretti della trombina, in particolare l'argatroban, sono usati nel trattamento della trombocitopenia dell'eparina (HIT). Nella cardiologia interventistica, sono terapia anticoagulante durante gli interventi coronarici percutanei (PCI). Inoltre, dabigatran è un farmaco raccomandato che riduce il rischio di TEV e le sue complicanze potenzialmente letali. Dovrebbe essere utilizzato anche da pazienti con fibrillazione atriale per prevenire l'ictus ischemico e l'embolia sistemica.
- Farmaci che inibiscono direttamente l'attività della trombina - effetti collaterali
Le complicanze osservate nei pazienti che usano inibitori diretti della trombina includono, prima di tutto, sanguinamento (specialmente dal tratto gastrointestinale), nonché reazioni anafilattiche pericolose per la vita (principalmente dopo la lepirudina). Le medicine di questo gruppo non dovrebbero essere prese dalle donne incinte e che allattano.
- Farmaci che inibiscono direttamente l'attività della trombina - controindicazioni
La lepirudina deve essere usata con cautela nei pazienti con insufficienza renale nota, così come nelle persone che l'hanno già assunta. È stato dimostrato che circa la metà dei pazienti che ricevono lepirudina per via endovenosa sviluppa anticorpi contro il complesso lepirudina-trombina, che possono potenziare l'effetto anticoagulante.
Vale la pena notare che le malattie renali non rendono necessario modificare il dosaggio di argatroban, ma non dovrebbe essere usato nelle persone con insufficienza epatica.
Dabigatran è un farmaco escreto dai reni, pertanto nei pazienti con funzionalità renale compromessa, il medico deve ricordarsi di prestare attenzione e modificare il dosaggio in base ai risultati di laboratorio del sangue (il medico tiene conto dei valori di clearance della creatinina e GFR). Dabigatran è controindicato in caso di insufficienza renale o epatica.
- Farmaci che inibiscono direttamente l'attività della trombina - sovradosaggio
Sfortunatamente, al momento non è disponibile alcun agente efficace per contrastare gli effetti degli inibitori diretti della trombina.
-wskazania-przeciwwskazania-rodzaje.jpg)








---waciwoci-i-wartoci-odywcze.jpg)
.jpg)